Clínica de la enfermedad
Según los criterios de Tokyo de 2013 el diagnóstico de colecistitis aguda solamente puede darse si la prueba de imagen es positiva.
Síntomas (A):
- Dolor en hipocondrio derecho (El signo de Murphy es habitual).
- Fiebre aparece con frecuencia.
- Ictericia es raro salvo si aparece Sd de Mirizzi (consiste en la compresión extrínseca del colédoco por una vesícula muy inflamada).
-Otros: naúseas, vomitos...
Analíticamente (B):
Elevación de reactantes de fase aguda como leucocitosis, elevación de PCR (superior a 3 mg/dl), enzimas hepáticas, hiperbilurribinemia (si sd de Mirizzi).
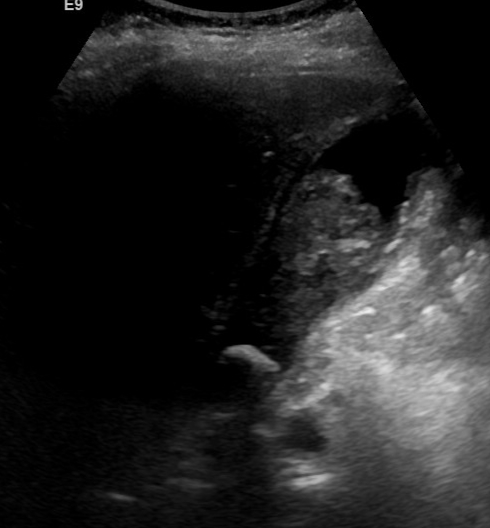
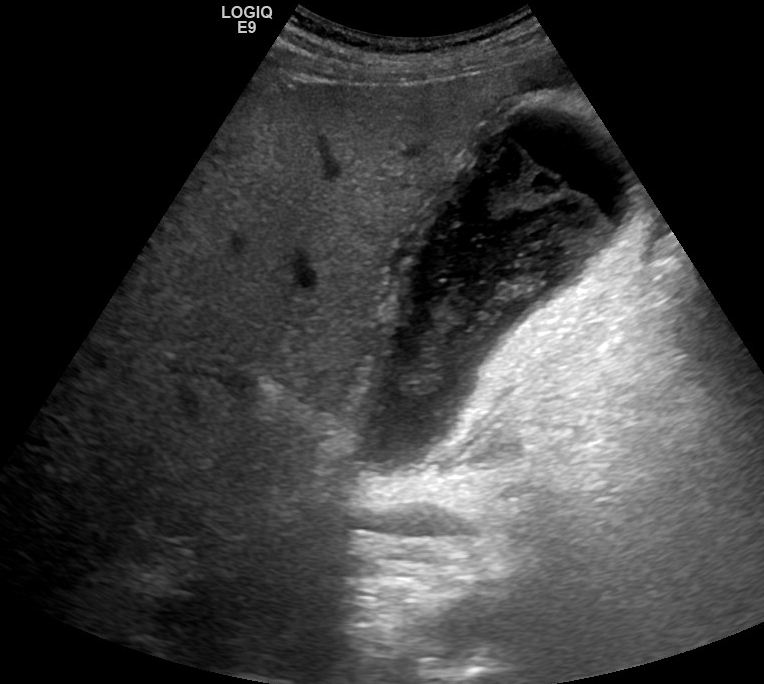
Signos ecográficos (C):
Por tanto segun los criterios de Tokyo el diagnóstico definitivo se establece por:
- Presencia de 1 ítem de A + 1 ítem de B + 1 signo C
Principales hallazgos
Gran variedad de signos (C)
- Grosor de la pared vesicular igual o mayor de 4 mm: si la pared está estratificada aumenta la S y E.
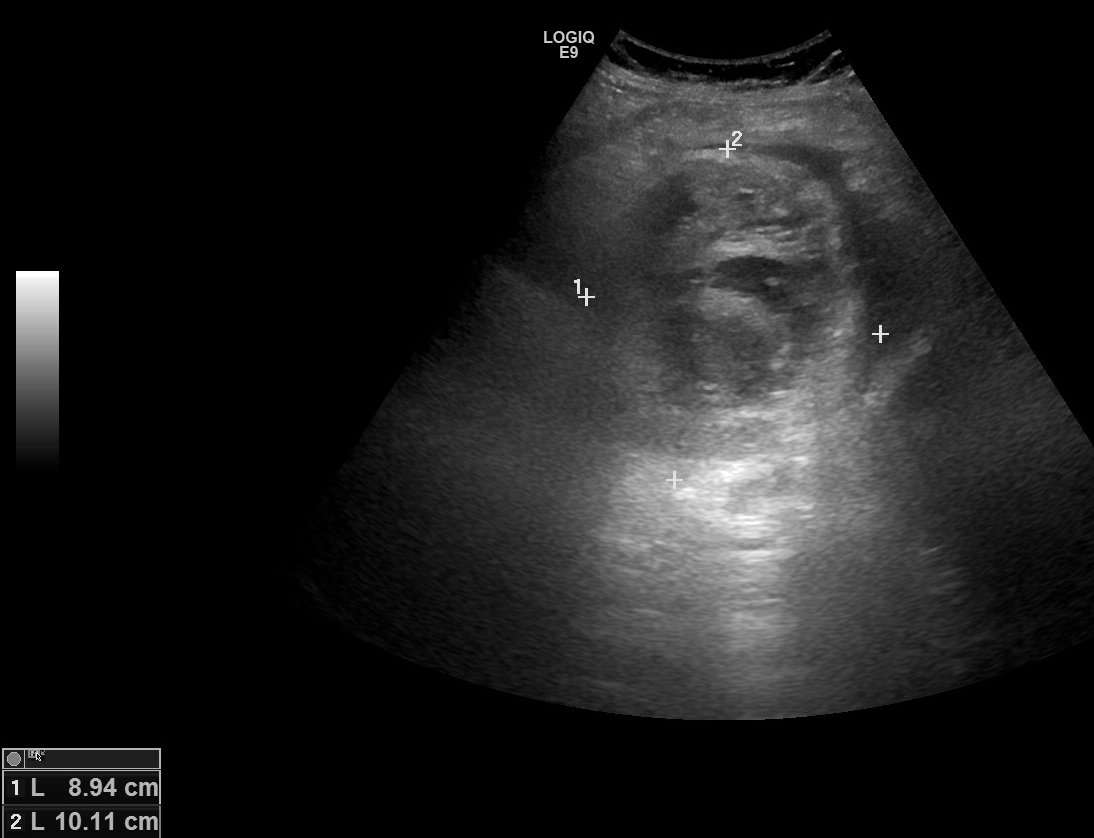
- Distensión vesical=hidrops: más de 4 cm en eje corto y 8-10 en el largo
- Murphy ecográfico (signo más sensible).
- Presencia de edema de la pared vesicular.
- Hiperecogenicidad de la grasa perivesicular: representa los cambios inflamatorios en la grasa adyacente.
- Colelitiasis, en particular si se proyecta hacia el cuello.
- Líquido perivesicular, colédoco dilatado y bilis de estasis vesicular.
- Compresión vesicular: Con la sonda del ecógrafo si no somos capaces de deformar el fundus vesicular es otro signo.
- Otros signos: abcesos, loculaciones perivesicales...
Colecistitis avanzada :
Líquido perivesicular o imágenes ecogénicas intramurales irregulares o ulceración de la pared o interrupción de la pared
Tipos:
- Colecistitis alitiásica: Constituye el 5 – 10% de todas las colecistitis agudas. Se presenta en pacientes con gran comorbilidad o pacientes de UCI con una mortalidad similar a la litiásica. El diagnóstico es prácticamente de exclusión.
- Gangrena: Signo: Pared muy engrosada y estratificada (de todas formas según estudios la estratificación no debe considerarse signo de gangrena de por sí) con MURPHY NEGATIVO CARACTERÍSTICAMENTE. Contituye entre el 5- 20% de los casos de colecistitis aguda. Se da sobre todo en pacientes varones con factores de riesgo cardiovascular como DM. Tiene mayor riesgo de perforación. Suele intervenir gérmenes anaerobios como C.perfrigens.
- Enfisematosa: Se observa gas intraluminal e intramural. La diabetes es un factor claramente relacionado para padecerla.
Complicaciones:
❖Colecistitis gangrenosa : Engrosamiento parietal estratificado, focal o generalizado, con membranas ecogénicas/hiperdensas intraluminales. Ausencia de Doppler y de realce parietal. Puede existir gas intramural.
❖Colecistitis hemorrágica: Hallazgos típicos de colecistitis aguda gangrenosa + abundante material hemático intraluminal (ecogénico sin sombra, en TC hiperdenso).
❖Colecistitis enfisematosa: Gas intraluminal o parietal (hiperecogénico con sombra móvil y artefacto de reverberación).
❖Perforación vesicular.
❖Fístula colecistoentérica: Aerobilia en vesícula y VB. Posible paso de litiasis: a píloro/duodeno: síndrome de Bouveret. A íleon: puede causar íleo biliar.
❖Síndrome de Mirizzi.
* Xantulogromatosa: Oclusión de senos de Rokitansky-Aschoff → acumulación de bilis y extravasación al intersticio de la pared → reacción inflamatoria local. Se ven -Nódulos o bandas hipoecogénicas / hipodensas en la pared.
Otros aspectos interesantes
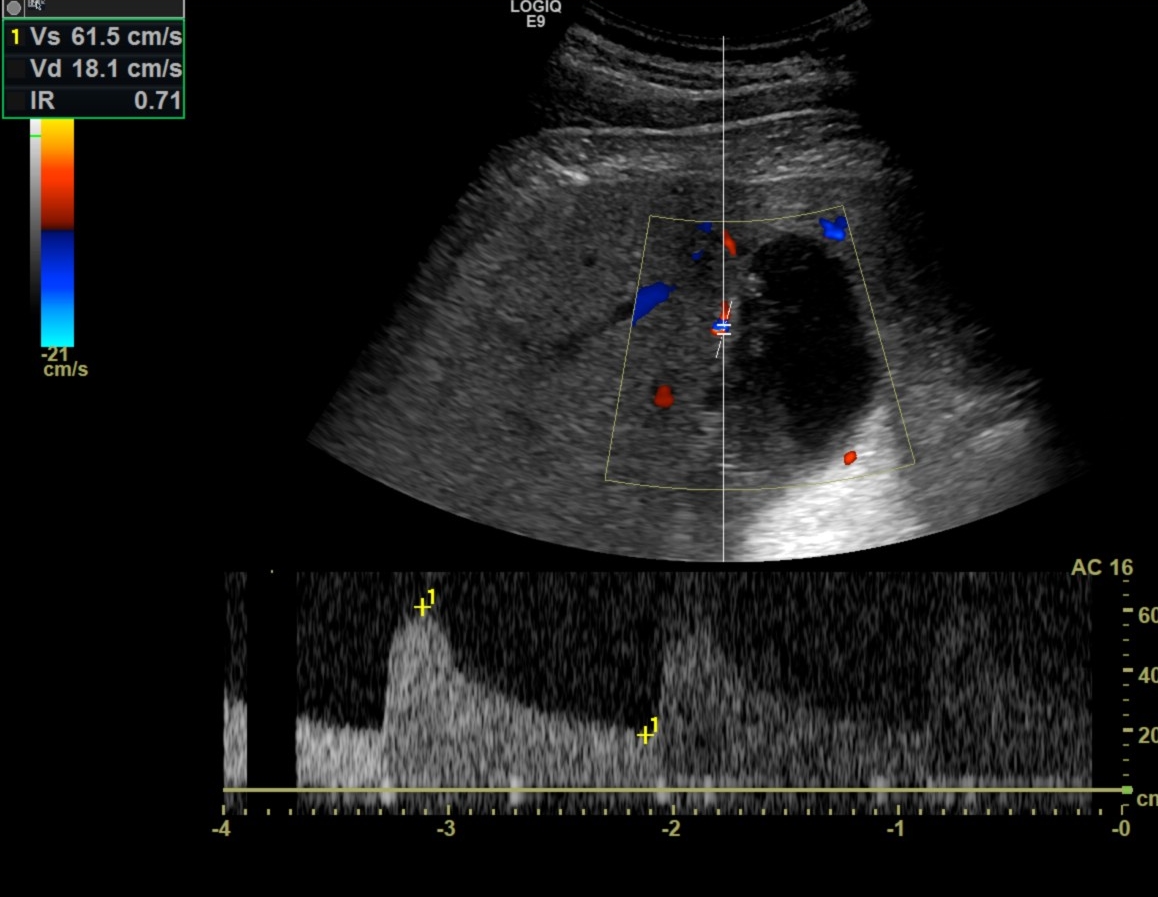
Vascularización parietal: Hasta hace poco Nivel de recomendación 2C. Solo se trata de un dato adicional. No se trata de un hallazgo específico pudiendo encontrarse aumentada en otras situaciones. De todas formas recientes estudios (2021) consideran que la velocidad sistólica máxima de la arteria cística (CAv) (>40) corregida por el ángulo como un predictor de colecistitis aguda entre los pacientes que se presentan en urgencias con VPP del 94,7 %.
Otros aspectos a tener encuenta:
- Distinción de los cálculos y los pólipos vesiculares: Estos últimos no tienen sombra posterior y son inmóviles. Los pólipos de tamaño < 5 mm no requieren control. Por el contrario si miden entre 5 y 10 mm deben monitorizarse. Si > 10 mm deben resecarse.
- Diferenciación entre los conductos biliares intrahepáticos dilatados (> 2 mm) y venas portales: los conductos bilaires intrahepáticos tienen disposición en estrella, trayecto más tortuoso e irregularidad de sus paredes. Además de la diferencia Doppler.
- Diferencia entre la aerobilia y los cálculos en conductos biliares intrahepáticos: La aerobilia produce una sombra más sucia, es móvil y se encuentra en posición antideclive. Los cálculos biliares intrahepáticos pueden tener un espacio diferencaible con la pared biliar.
- ¿Colangiocarcinoma?: Normalmente se presentan como conductos biliares dilatados que se proyectan hacia un centro/masa hipoecogínica interrumpiéndose brúscamente.
- ¿Engrosamiento de la vía biliar?: Muy inespecífico: colangitis, colangitis esclerosante, colangiocarcinoma (sobre todo un engrosamiento de más de 5 mm).
- Ensanchamiento del colédoco: En ocasiones una dilatación focal del colédoco corresponde a un quiste del mismo. Si se da en la vía bilair intrahepática de forma múltiple--- Enf. de Caroli.
Protocolo y preparación del estudio
Se puede considerar la movilización del paciente para detectar la presencia de cálculos obstructivos
Pruebas consecutivas
La realización de la TC cuando la ecografía ha sido negatica y siendo la sospecha clínica alta no se recomienda si bien últimamente se está valorando incluir la TC como prueba adicional teniendo que someterse dicho aspecto a más estudio.