Clínica de la enfermedad
La ecografía transfontanelar (ETF) supone la primera herramienta diagnóstica para el radiólogo en la identificación de patología intracraneal durante el periodo neonatal.
Indicaciones:
- Menores de 32 s y/o menores de 1500 gramos. DESCARTAR PRINCIPALMENTE: Hemorragia de matriz germinal e intraventricular y leucoencefalomalacia periventricular.
Abordaje:
- Principalmente: Fontanela anterior y fontanela mastoidea.
Ventana acústica posterior permite una mejor valoración de los ventrículos laterales y la mastoidea evalua la fosa posterior la ventana lateral o temporal estudia las cisternas basales y el polígono de Willis.
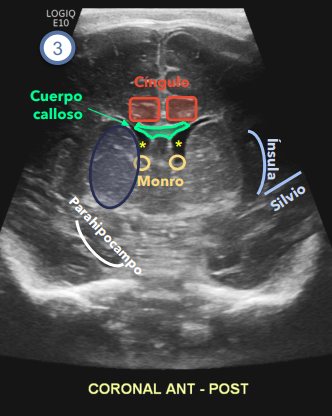
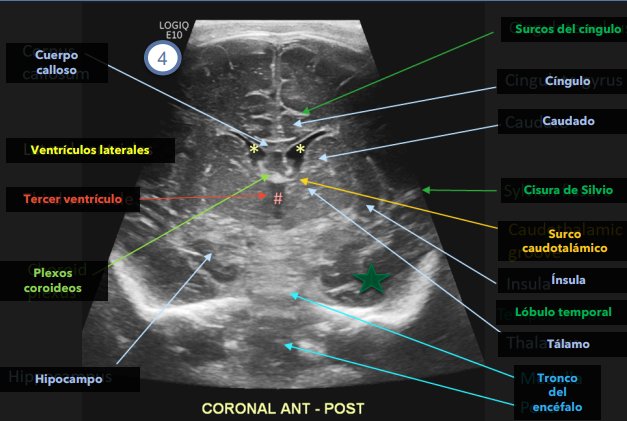
Estructuras básicas que debemos de identificar son techo de las órbitas hipocampos lóbulos temporales arterias cerebrales medias forámenes de Monro surcos cautalamicos y plexos Así como ganglios basales
En el plano sagital es muy importante evaluar cuerpo calloso tronco encéfalo cisternas de la base.
Principales hallazgos
- Determinación de tamaño ventricular: RNT los ventrículos laterales se encuentran prácticamente colapsados (< 2 -3 mm). Es habitual encontrar variantes como cavum septum pellucidum o hipoplasias/agenesias del cuerpo calloso.
* índice de Levene (distancia absoluta entre la hoz y la pared lateral del asta anterior en el plano coronal ) hasta las 40 semanas de gestación. Después de las 40 semanas utilizaremos el índice de ventricular (a relación entre la distancia entre los lados laterales de los ventrículos y el diámetro biparietal.). La medición del sistema ventricular se debe realziar a la altura del foramen de Monro.
-------------------------
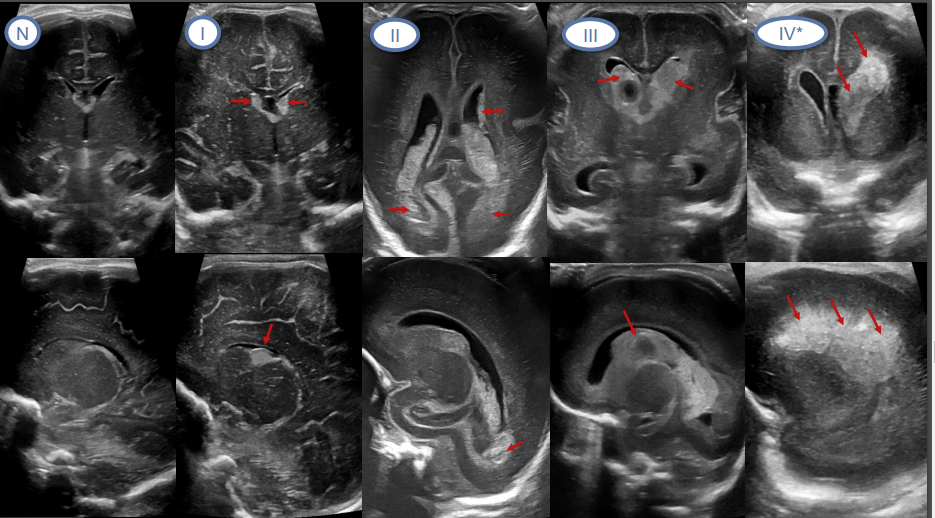
- Hemorragia de matriz germinal: Agrupación de células neuroepiteliales imbuidas en una red de microvasos sin pared muscular que, en torno a las 28 - 34 semanas de gestación, se sitúa principalmente en el surco caudotalámico. Ante pequeño factor estresante se produce la hemorragia. Por tanto se recomienda una ecografía entre los 7-10 primeros días de vida volviéndo a repetirla en 4 o 6 semanas. Comienzan en el surco caudotalámico y pueden extenderse al ventrículo lateral y al parénquima cerebral periventricular.
En el niño a término el sangrado intraventricular procede del plexo coroideo en la mayoría de los casos pero en el pretérmino sucede al contrario se origina en la matriz germinal . La progresión de una hemorragia de la matriz germinal a una hemorragia intraventricular se cree que se debe a la afectación del epéndimo debido a la presión Del sangrado en la matriz. La afectación de la sustancia blanca se cree deberse a oclusión de los sistemas colectores venosos.
*Existen varios grados: I (limitada a la matriz subependimaria),II (sangrado intraventricular en <50% del ventrículo lateral sin dilatación ventricular), III (sangrado intraventricular en ≥50% del ventrículo lateral y/o con dilatación del ventrículo ipsilateral),IV (lesión parenquimatosa por infarto venoso asociada a la hemorragia de matriz germinal y/o intraventricular.) Evaluar la presencia de infartos venosos asociados que se aprecian como áreas hiperecoicas en el parénquima
** Otros signos ecográficos que sugieren la presencia de sangrado intraventricular: Presencia de focos ecogénicos anteriores a los forámenes de Monro, atrios y astas occipitales. Irregularidad de los márgenes de los plexos coroideos. Presencia de señal Doppler en acueducto de Silvio.
*Los plexos están vasculariados y la hemorragia no.
** NORMALMENTE: Ocurre durante los primeros tres días de vida del RNPT < 32 SG y/o <1500g de peso
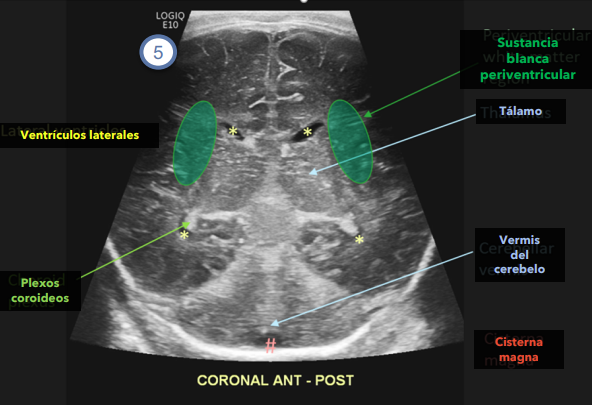
- Leucomalacia periventricular: Alteraciones de la sustancia blanca periventricular que afectan a un RNPT (y puede ocurrir hasta la edad corregida a término) tras un evento isquémico cerebral (eso es lo más habitual pero también pueden intervenir otros factores como infecciones o vasculitis...). El daño puede venir por ejemplo de una hemorragia de matriz germinal o por un sangrado intraventricular entre otros. Normalmente suele localizarse en territorios frontera. Dichos territorios frontera se localizan a un centímetro de la pared ventricular
* Existen diversos grados: Grado I: se define como aumento ecogenicidad peritrigonal mayor que la de los plexos coroideos que persiste más allá de 7 días. Debe diferenciarse del halo periventricular normal o del rubor hiperecoico normal posterosuperior a los trígonos ventriculares. Se debe sospechar en caso de que la ecogenicidad aumentada sea de aspecto globuloso y asimétrica. No tiene efecto masa (a diferencia de la hemorragia)
* De normal la ecogenicidad de la sustancia blanca periventricular es menor que la del plexo coroideo.
Grado II: aparición de quistes de pequeño tamaño limitados a un área con incremento de la ecogenicidad. Con la evolución, estos quistes pueden coalescer. Los quistes no deben confundirse por ejemplo con los cambios quísticos consecuentes de infartos penosos por hemorragias de matriz germinal o hemorragias arteriales. La presencia de estas lesiones están en relación con consecuencias en el desarrollo neurológico del paciente
Grado III: afectación quística extensa con extensión fronto-parieto-occipital. Los quistes tienden a crecer y desaparecer posteriormente porque se adhieren a los ventrículos laterales
Grado IV: afectación quística corticosubcortical extensa.
Diferenciar correctamente de los quistes germinolíticos. También tener en cuenta que existen los quistes del plexo coroideo.
(Leucomalacia periventricular:tipo1)
-Encefalopatía hipóxico-isquémica: El signo más precoz consiste en la pérdida de la diferenciación corticosubcortical en forma de borramiento de surcos, hiperecogenicidad corticosubcortical y colapso parcial de ventrículos por edema cerebral (de menor a mayor gravedad hacia la derecha en la imagen de abajo). Flujo Doppler de arteria cerebral anterior es importante.
- Hidrocefalia obstructiva extraventricular: Espacio subaracnoideo mayor de 3 mm. La circunferencia de la cabeza está aumentada. Los ventrículos pueden mostrarse aumentados de tamaño.
Otros aspectos interesantes
- Determinación de los índices de arteria cerebral anterior en sospecha de encefalopatía hipoxico isquémica: RNT (0-6-0,8) y en RNPT (0,8-0,9). La diástole puede disminuir en presencia de sounds izquierda-derecha como el ductus permeable