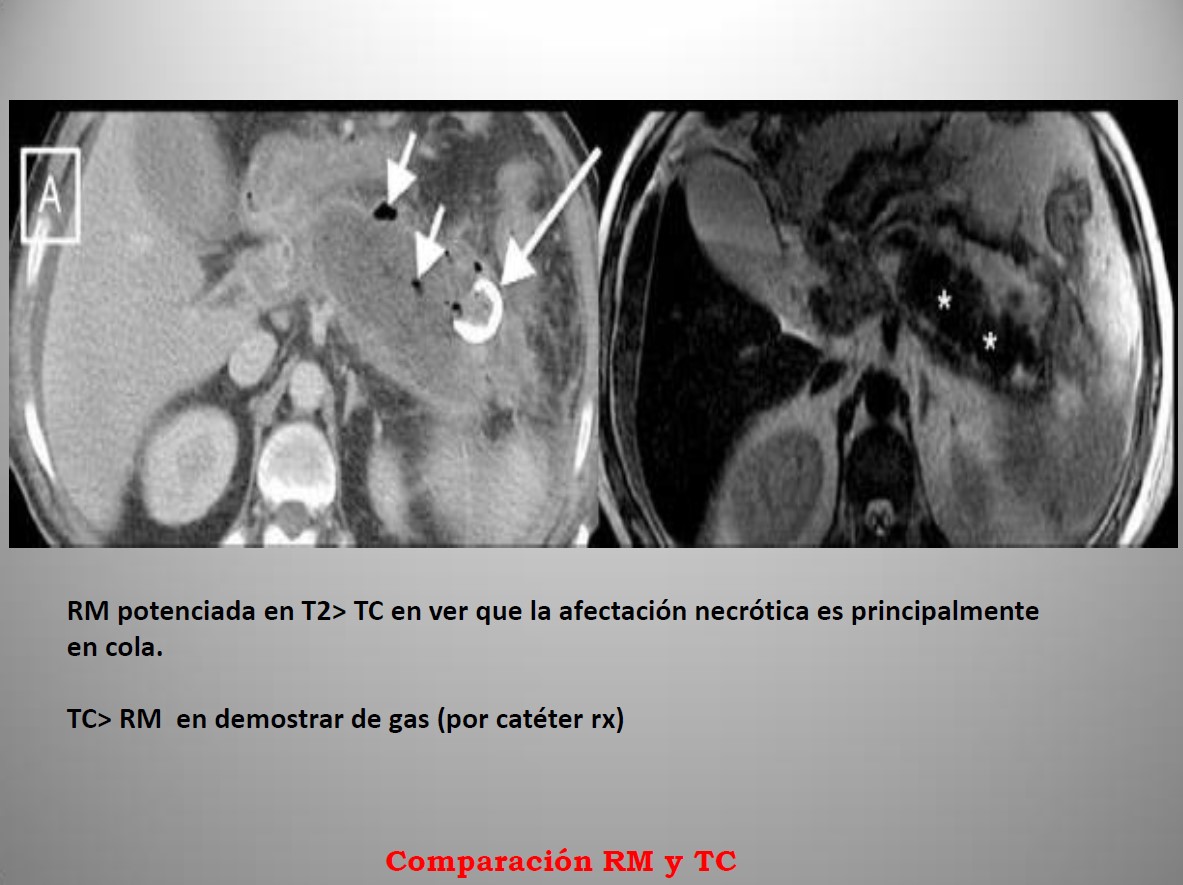
Clínica de la enfermedad
Vídeo 1: CASO 1 : PANCREATITIS DEL SURCO. FASE ARTERIAL.
Video 2: CASO 1: PANCREATITIS DEL SURCO. FASE PORTAL.
Aumento de tamaño de la cabeza pancreática, con patrón de realce interno que aumenta de manera progresiva en las sucesivas fases del estudio. Rarefacción de la grasa adyacnete. Pequeña cantidad de líquido peripancreático y en espacio pararrenal anterior derecho.
Condiciona una dilatación secundaria de la vía intrahepática proximal y del colédoco de hasta 9 mm, que se adelgaza en su porción más distal, sin litiasis en su trayecto. .
Todos estos hallazgos descritos son compatibles con pancreatitis que podría ser de origen autoinmune, pancratitis del surco pancreatico-duodenal (pancreatitis del Groove), sin que se pueda descartar proceso neoplásico subyacente. Recomendamos realizar RM para ampliar el estudio.
Anatomía pancreática
El páncreas se encuentra en el retroperitoneo, en el espacio pararrenal anterior. En dicho espacio también se encuentran el duodeno y las porciones ascendente y descendente del colon.
El espacio entre el páncreas y el estómago se denomina como saco menor=transcavidad de los epiplones.
Clínica:
Dolor abdominal: En cinturón-Brusco-Inicio en epigastrio-Irradia hacia hipocondrios y espalda. Ictericia. Si grave: Fiebre (sin infección) Shock (hipovolemia por vasodilatación periférica y acción de enzimas proteolíticas) Fallo multiorgánico.
Principales hallazgos
Mecanismo patológico:
Como el páncreas no tiene cápsula, al inflamarse sus jugos pancreáticos fugan.
Estos jugos inflaman la grasa por donde pasan, se comen o engrosan fascias y provocan las complicaciones de la pancreatitis como las hemorragias. Un ejemplo es cuando estos jugos se extienden por la fascia pararrenal anterior puede llegar a separar las fascias pararrenales anterior y posterior del riñón.
Ecografía :utilidad en evaluación etiológica de pancreatitis Única prueba realizable en las primeras 24h
Utilidad principal en evaluación del compromiso de la vía biliar y descarte de otras causas de patología abdominal aguda.Signos: Aumento difuso y generalizado del tamaño del páncreas. Baja ecogenicidad. Inflamación de grasa. Líquido peripancreático. Colecciones.
* Limitada en presencia de gas intestinal adyacente e íleo paralítico. Más dificultad de localizar pancreatitis focal
Tomografía
No TC <48- 72 horas desde el comienzo de los síntomas (No mejora el pronóstico y manejo ni superior a clínica y INFRAESTIMA NECROSIS) Realizar si severidad por escalas clínicas. No mejoría. Sospecha de complicaciones.- Intersticial/edematosa: Aumento focal o difuso del páncreas -Inflamación peripancreática (grasa y otras estructuras) -Líquido peripancreáticos. -Disminución homogéneo del realce del parénquima tras la administración de CIV. Homogéneo (+ frec) /heterogéneo (por edema) -Dilatación del conducto pancreático principal.-Engrosamiento de la fascia retroperitoneal.
- Necrotizante: Los hallazgos de la necrosis pancreática en TC son zonas de hipodensidad parenquimatosa que no captan tras la administración de CIV. Presenta 3 subtipos de pancreatitis necrotizante:1. Necrosis del parénquima pancreático y los tejidos peripancreáticos. 2. Necrosis solo de los tejidos peripancreáticos. 3. Necrosis solo del parénquima pancreático.
¿Ascitis pancreática?:
En una pancreatitis aguda el líquido retroperitoneal que vemos será casi con total seguridad exudado pancreático.
SI VEMOS ASCITIS=LÍQUIDO PERITONEAL ésta normalmente se produce porque una pequeña cantidad de exudado pancreático se ha desplazado a la cavidad peritoneal y ha producido una reacción de las membranas peritoneales para producir líquido.
Resonancia Magnética
Ventajas sobre la TC: •Evaluar conducto pancreático •Descartar colecciones necróticas •Predecir qué colecciones puede ser drenadas por procedimientos endoscópicos, percutáneos o quirúrgicos. Limitaciones: •No se puede valorar adecuadamente el páncreas sin contraste IV. •Menor sensibilidad para la detectar infección (gas)
Secuencias utilizadas en evaluación de pancreatitis aguda:
-Secuencias potenciadas en T1 y T2 (Diferencia pseudoquiste y colección necrótica), SIN Y CON SATURAUCIÓN GRASA (diferenciación mejor entre las colecciones y la grasa retroperitoneal).
- 3D eco de gradiente potenciadas en T1 antes y después de la administración de contraste intravenoso.
-Colangio-RM (por secuencias fast-spin echo T2) permitirá valorar la existencia de obstrucción (coledocolitiasis) , dilatación o variantes (páncreas divisum).Colangiopancreatografia retrógrada endoscópica
Si sospecha obstrucción biliar o colangitis, en las primeras 24 horas, solo si pancreatitis grave. Caso especial antes de colecistectomía si alta sospecha de coledocolitiasis.
1.Consiste en introducir por la boca el endoscopio y llegar al duodeno.
2.Allí se canaliza la papila y se introduce en el conducto pancreático.
3.Se introduce contraste y se realiza fluoroscopia.
4. Se decide realizar o no intervenciónEcografía con contraste
Como alternativa a la TC para detectar la necrosis pancreática y predecir el curso clínico de la enfermedad, aunque esta técnica no se ha incluido en la mayoría de las guías.
--------------------------------------------------------
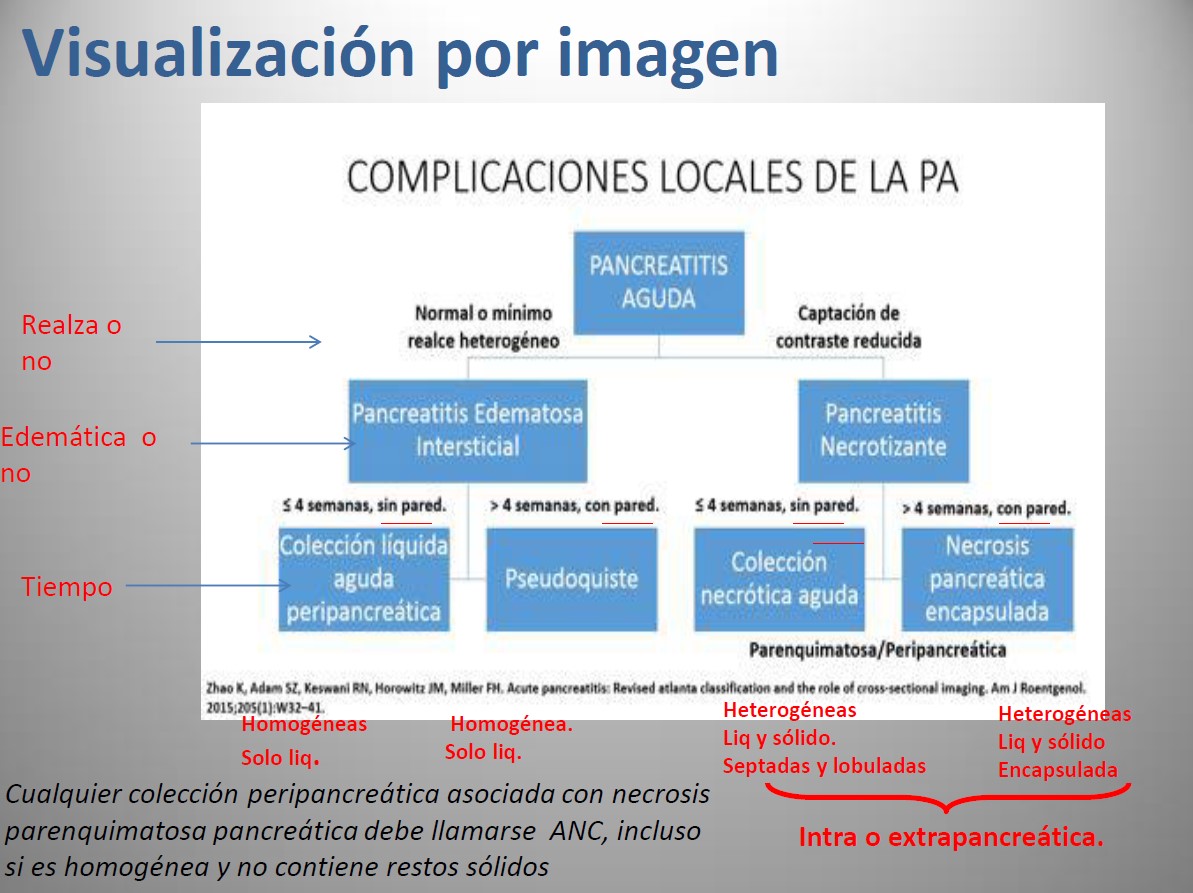
CLASIFICACIÓN DE ATLANTA VS ÍNDICE DE SEVERIDAD POR TC DE BALTHAZAR O ÍNDICE DE MORTELE
La Clasificación de Atlanta mejor predictora de mortalidad y muerte que índice de Balthazar y modificado de Mortele. Esto se debe a que además de criterio radiológico se le suma el clínico.
Escalas de evaluación tomográfica. Debemos usar el Índice de gravedad por tomografía computarizada modificado (IGTC modificado) ya que utiliza la misma nomenclatura que la clasificación de Atlanta (en cuanto a las complicaciones locales-colecciones) y por tanto el clínico podrá emitir un grado de severidad según la clasificación de Atlanta. Además esta esta escala tomográgica independientemente de la de Atlanta tiene valor pronóstico y de hospitalización.
--------------------------------------------------------
Complicaciones:
Infección:
Cualquier colección es susceptible de infectarse ( + frec necrótts.)
•El único hallazgo por imagen de infección de colección: gas
•¿Las colecciones no infectadas con gas?... Fístula pancreático-entérica (4% de los pacientes hospitalizados), pancreatografía endoscópica reciente o la colocación de un stent en el conducto pancreático.Vasculares
•¼ de los pacientes con alta morbilidad y mortalidad.
•Por reacciones inflamatorias: trombosis.
•Enzimas pancreáticas: Sangrados/ pseudoaneurismas (esplénicas>gastroduodenal> pancreatoduodenal).Las complicaciones venosas más frecuentes son la trombosis esplénica, la trombosis esplenoportal y la trombosis mesentérica.
Otros aspectos interesantes
Pancreatitis crónica
Hallazgos:
Calcificaciones, atrofia global o focal, conducto arrosariado. Muy habitual que asocien pseudoquistes. Zonas focales de aumento de volumen debido a inflamación local.
Pancreatitis del surco
Pancreatitis de surco: ocurre en el surco pancreático duodenal (pequeña área confinada entre la cabeza pancreática, el duodeno y el colédoco), y suele afectar a varones alcohólicos de mediana edad.
- En la forma pura, el tejido cicatricial afecta sólo al surco pancreático, preservando el parénquima y conducto pancreático principal (CPP).
- En la forma segmentaria, el tejido cicatricial se extiende a la porción dorso-craneal de la cabeza pancreática, próximo a la pared duodenal, con estenosis del CPP.
Hallazgos:
De forma general SE VE COMO UNA LESIÓN HIPODENSA QUE VA CAPTANDO CONTRASTE POCO A POCO. DDX con el ca de pancreas en : no eleva marcadores - no tiene caracter infiltrativo - realce es mas homogéneo mientras que en el ca de páncreas suele tener un realce periférico y más acentuado en fase arterial- se suele acompañar de signos de pancreatitis crónica.
Adenocarcinoma pancreático
Hallazgos:
Lesión hipondesa que realza de manera escasa en comparación con el resto de la glándula.
- A diferencia de reacciones inflamatorias, el adenocarcinoma de páncreas NO presenta CALCIFICACIONES.
- Suele presentar una dilatación del conducto pancreático principal.
- A veces se presenta como un hallazgo muy sutil consistente en un engrosamiento de la cabeza pancreática.
- Tener encuenta los criterios de irresecabilidad: principalemente son: infiltración arterial, afectación de órganos adyacentes, metástasis.
¿Diferencia con tumores de los islotes?: Suelen ser isodensos con respecto al páncreas pero al administrar contraste son hiperdensos. Pueden presentar calcificaciones.
¿Diferencia con neoplasia mucinosa papilar intraductal?: Se produce una dilatación muy grande del conducto principal junto con la presencia o no de lesiones multiquísticas debido a conductos laterales dilatados. En ocasiones se puede ver la masa en el interior del conducto.
¿Quistes?
Cistoadenoma mucinoso: Maligno.
- Multiquísticos es lo más frecuente o uniloculado si es macroquístico. Tabiques finos asociados. A veces asocian calcificaciones capsulares. No comunciación con conducto principal.
Cistoadenoma seroso: Benigno.
- Múltiquístico muy pequeños, característicamente con calcificación y cicatriz central. Si es un solo quiste es muy complicado distinguirlo de un mucinoso aunque el seroso suele tener un contorno más lobulado.
Pseudoquistes.
- Normalmente de paredes finas, uniloculado con antecedentes previos de pancreatitis.
Colección líquida peripancreática aguda:
Se producen por la inflamación pancreática y perpancreática o ruptura de las ramas periféricas del conducto pancreático lateral.
*** ¡¡¡¡¡¡ Las colecciones liquidas en el espesor de la glñandula pancreática deben diagnósticarse como necrosis y no como colección líquida peripancreática aguda!!!!!!
Colección necrótica aguda:
Debemos de evalular la conexión cuidadosamente con el sistema ductal pancreático que puede estar interrumpido por la necrosis.
Rotura del conducto pancreático:
Se debe sospechar cuando....: necrosis pancreática de al menos 2 cm, tejido pancreático viable a la necrosis.----- Esto se puede traducir en algunas situaciones en un síndrome del ducto desconectado (discontinuidad completa del conducto pancreático principal entre segmentos de tejido pancreático secretor viable y el duodeno) (en estos casos debemos completar estudio con RM). Esto puede producir fístulas pancreáticas, ascitis pancreáticas y pseudoaneurismas.
Peculariedades del paciente
Radiologia intervencionista
¿Cuando tratar?
Aquellas colecciones infectadas.
¿PAAF?
Tradicionalmente, la PAAF guiada por ecoendoscopia se realizaba para ver si existía infección para realizar o no una necrosectomía quirúrgica (después de enfriarla 4 semanas). HOY EN DÍA CON TC PODEMOS SAER SI ESTÁ INFECTADA O NO.
¿Drenaje percuttáneo o necrosectomía?
Mayor relevancia de tratamiento precoz mínimamente invasivo (percutáneo o endoscópico). Ensayo clínico aleatorizado PANTER (2010)
Comparado con la necrosectomía abierta, abordaje escalonado con drenaje percutáneo como primera intervención, reducía la tasa de complicaciones mayores y muerte(1/3 no requieren cx).
El ensayo POINTER--- ¿Drenamos antes de la 4 semana?. SI ). Los enfoques más nuevos : Drenaje percutáneos en colecciones necróticas, seguidos de desbridamientos mínimamente invasivos si no mejora dentro de las 72 horas
El procedimiento
•TC o ecografía
•Técnica Seldinger o punción directa, si es posible mediante un abordaje retroperitoneal a través del espacio pararrenal anterior izquierdo aunque puede optarse por un trayecto transperitoneal o transgástrico si se considera más accesible y/o seguro para el paciente.
•Importante cuidados con lavados-aspiración por turno (10 cc de suero salino fisiológico cada 8h) y evaluación del drenaje.
-----------------------------------------------
Otros tratamientos por radiología intervencionista
•Embolización arterial: Utilidad principal en pacientes inestables (estables Angio-TC) en hacer angiografía diagnóstica /terapéutica. Metaanálisis afirma mejor que laparotomía. Los pseudoaneurismas en el curso de pancreatitis agudas pueden ser tratados de forma segura y efectiva mediante radiología intervencionista
•Intervenciones venosas: El tratamiento endovascular percutáneo mediante derivaciones portosistémicas (con trombolisis directa e indirecta, trombectomía mecánica o implantación de stents) .
•Embolización de fístulas ( complicación más común después de las colecciones postquirúrgicas, siendo la más frecuente la fístula pancreática). Drenaje puede ser suficiente para el cierre de la fístula. Otros casos implantación de un balón de oclusión o la embolización directa de la misma.
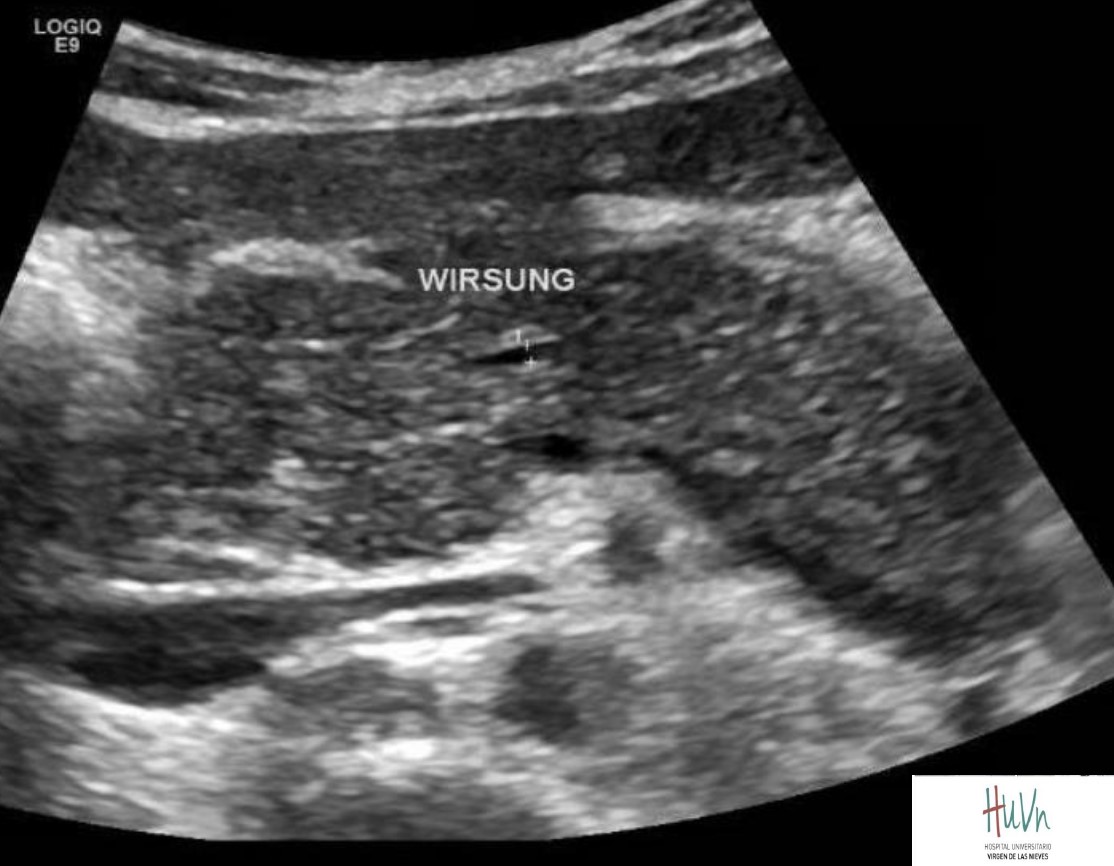
5. Páncreas hipoecogénico. Conducto pancreático principal dilatado,
Informe tipo de Pancreatitis aguda
INFORME
1.PANCREATITIS NECRÓTICA (<30% o 30% >) O EDEMATOSA.
2.IMPORTANTE REVISAR HC: EL TIEMPO ES DETERMINANTE
3. EVALUAR COMPLICACIÓN LOCALES
4.ÚTILIZAR LÉXICO DE ATLANTA.
5.LOCALIZACIÓN DE LAS LESIONES DETERMINAN EL TTO
-----------------------------
Bibliografía:
Foster, B., Jensen, K., Bakis, G., Shaaban, A. y Coakley, F., 2016. Clasificación de Atlanta revisada para la pancreatitis aguda: un ensayo ilustrado. RadioGraphics , 36(3), pp.675-687.
Antonio, D., Ferradas, D., Rafart, D. y Sarasa, D., 2022. Pancreatitis Aguda: criterios, clasificaciones y diagnóstico por imagen. Actualización. . [en línea] Piper.espacio-seram.com. Disponible en: <https://piper.espacio-seram.com/index.php/seram/article/view/4065>
Ortiz Morales, C., Girela Baena,, E., Olalla Muñnoz,, J., Parlorio de Andrés, E. and López Corbalán, J., 2019. Radiología de la pancreatitis aguda hoy: clasificación de Atlanta y papel actual de la imagen en su diagnostico y tratamiento . [en línea] Webcir.org. Disponible en: <https://www.webcir.org/revistavirtual/articulos/2020/8_agosto/es/2_es_radiologia_de_la_pancreatitis_aguda_hoy_radiologia_2019.pdf> [Consultado el 4 de junio de 2022].
Pérez, M., -Muñoz, J., Baena, E., González, C., Peynado, E. y Fuentes, E., 2022. Intervencionismo Radiológico en la Pancreatitis Necrotizante . [en línea] Piper.espacio-seram.com. Disponible en: <https://www.piper.espacio-seram.com/index.php/seram/article/view/1690> [Consultado el 31 de mayo de 2022].
Pancreatitis aguda