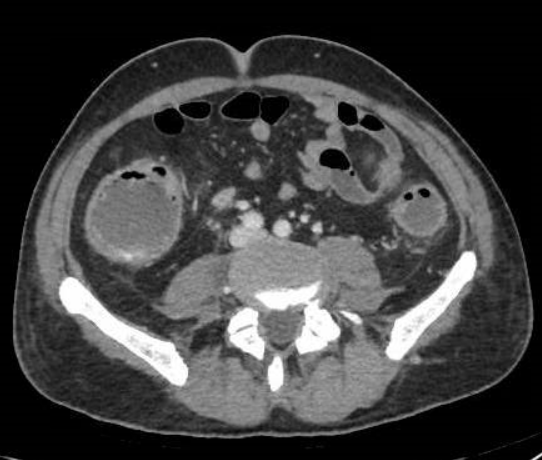
Clínica de la enfermedad
La enfermedad inflamatoria intestinal (EII) es una patología inflamatoria idiopática del tracto digestivo. Abarca dos entidades: enfermedad de Crohn (EC) y colitis ulcerosa (CU). La primera puede afectar a cualquier parte del aparato digestivo desde la boca al ano (70% de las veces afecta a íleo terminal). La segunda se restringe a colon.
Las 4 capas a nivel anatomopatológico del tracto digestivo (colon, intestino delgado... ) son de interno a externo: mucosa (junto con muscular de la mucosa), submucosa, muscular propia (capa longitudinal de musculo) y la serosa.
Principales hallazgos
La pared intestinal tiene un aspecto estratificado en capas. La distinción de estas capas se hace más llamativa en la enfermedad inflamatoria. Lo más frecuente es que exista un patrón en "doble halo": Capa interna hiperdensa que corresponde a la mucosa y una capa hipodensa correspondiente a la submucosa. O en "diana": Capa interna hiperdensa que corresponde a la mucosa, una capa hipodensa correspondiente a la submucosa + una tercera capa hiperdensa correspondiente a la muscular propia.
Signos de actividad comunes a colitis ulcerosa y enfermedad de Crohn:
- Engrosamiento mural: El engrosamiento de la pared por encima de 15 mm es inhabitual en Crohn y debe orientar más a neoplasia.
- Realce mural (tener en cuenta que las asas que no están distendidas presentan un aumento del realce intestinal). CARACTERÍSTICAMENTE ASIMÉTRICO Y AFECTANDO NORMALMENTE AL BORDE MESENTÉRICO DE UN ASA. En el caso de de que sea homogéneo la causa suele ser más diversa, incluyendo no obstante el Crohn (isquemia,infiltración,fibrosis....). Esto sucede de forma parecida en la RM donde podemos aprecair en las secuencias dinámicas una captación de contraste paulatina.
- Estratificación mural: por la combinación con el edema submucoso.
- Ingurgitación de vasos mesentéricos: Conocida como los vasos rectos, "signo del peine", como signo igualmente de actividad.
- Ulceraciones: El patrón de las capas intestinales se pierde y se produce una hipoecogenicidad en la mucosa hiperecogénica.
*Proliferación fibrograsa mesentérica con asas rechazadas como signo de enfermedad inflamatoria crónica. Más evidente en la RM.
* Engrosamiento y realce mural son los signos más sensibles de ACTIVIDAD mientras que la rarefacción de la grasa y la ingurgitación de los vasos mesentéricos son los más específicos.
* Enfermedad penetrante aquella con patrón fistulizante o con formación de bascesos; indica actividad.
Características diferenciales:
- La enfermedad de Crohn intercala segmentos de colon afectados con segmentos sanos mientras que la colitis es un continuo de afectación.
- La colitis derecha es más propia de la enfermedad de Crohn mientras que la izquierda de la colitis ulcerosa.
- El engrosamiento de la pared de forma simétrica es más propia de la colitis ulcerosa.
* El engrosamiento mural de un segmento de más de 5 cm de colon orienta a que se trate de patología infecciosa más que tumoral.
* Resulta fundamental distinguir entre las áreas que están fibróticas de las estenosis inflamatorias debido a fase aguda de la enfermedad.
* Tener en cuenta que procesos infecciosos del colon pueden presentar un realce y engrosamiento de la pared que pueden llegar a ser indistinguibles de una enfermedad inflamatoria.También resulta interesante conocer la predileccion de los patógenos por los diferentes segmentos del colon. De esta forma la Salmonella o yersinia afectan sobre todo a colon derecho mientras que la Shigella a colon izquierdo. La Salmonella y el Campylobacter también afecta en gran medida al segmento ileocecal.
* Clasificación de Montreal para la enfermedad de Crohn.
* Valoración de las complicaciones como abcesos o flemones, obstrucciones, perforaciones o fístulas, trombosis. En el caso de la colitis ulcerosa tener en cuenta que pueden desarrollar como complicación megacolon tóxico en mayor frecuencia que el Crohn.
* Tener en cuenta que la captación estratificada en capas del intestino se peude producir también de manera fisiológica (en mayor proporción en personas obesas).
Otros aspectos interesantes
Se han descrito tres patrones de afectación transmural: Inflamatorio (es el más frecuente en el momento del diagnóstico), estenosante y penetrante o fistulizante. La afectación del íleon es la que más frecuentemente evoluciona a patrones más agresivos (estenosante - fistulizante)
* Existen tres tipos de enfmerdad de Crohn: penetrante, estenosante e inflamatorio:
Con el tiempo el tipo inflamatorio evoluciona a estenosante o a penetrante.
- La forma estenosante: Debemos visualizar una sección de segmento intestinal de estrechamiento luminal durante más de 3 cm. PUEDE ESTAR PRESENTE LA ESTENOSIS SIN Y CON ACTIVIDAD DE ENFERMEDAD, aunque algunos estudios afirman que las estenosis poseen algún grado de inflamación activa persistente. Tener en cuenta que la estenosis se asocia en gran medida a enfermedad penetrante.
- La forma penetrante=fistulizante; incluye úlceras submucosas que en ocasiones son visibles mediante TC: En estos casos afecta a toda la pared intestinal y penetra incluso la serosa y estructuras mesentéricas mediante fístulas , en ocasiones formando abscesos.
- Hallazgos típicos de Chron Extramurales: Proliferación fibrograsa (aumento de volumen de la grasa mesentérica adyacente), adenopatías mesentéricas o hipervascularización del mesenterio (signo del peine)
Protocolo y preparación del estudio
La entero-TC se tratad de una alternativa real a la entero-RM. Su uso es útil tanto en la sospecha de la enfermedad como en su seguimiento pudiendo evaluar el subtipo de enfermedad. Permite identificar muy bien zonas estenóticas. Para su realización necesita tanto de la ingesta de sorbitol en grandes cantidades para distendir la luz intestinal como la utilización de contraste IV. Se realiza el estudio en una fase entérica (45-50 s) .