Clínica de la enfermedad
Ictus isquémicos: Según su causa los dividimos en:
- Trombóticos: Afectación normalmente de la arteria carótida común
- Émbolos: Afectan más frecuentemente a la arteria cerebral media.
- HTA: Afectación de pequeño vaso.
- Bajo flujo.
Ictus hemorrágicos:
- HTA: Por generación de microaneurismas de pequeño vaso
- MAV (malformación arteriovenosa)
- Amiloides: Suelen ser infartos lobares
- Extraparenquimatosos: Subaracnoideos, epidurales o subdurales
- Otras causas: drogas, infartos venosos, tumores..
Los ictus hemorrágicos no presentan una instauración clínica, en cuanto a focalidad neurológica, tan súbita como los isquémicos. Sin embargo la cefalea "en trueno" y la rigidez de nuca de aparición súbita es característica de las hemorragias subaracnoideas.
De forma general:
Hemorragia intraparenquimatosa
Puede deberse a causas primarias (Hipertensiva--- patrón perforante/profundo y amiloidea---lobar) o secundarias (tumores, malformaciones vasculres, infartos venosos...)
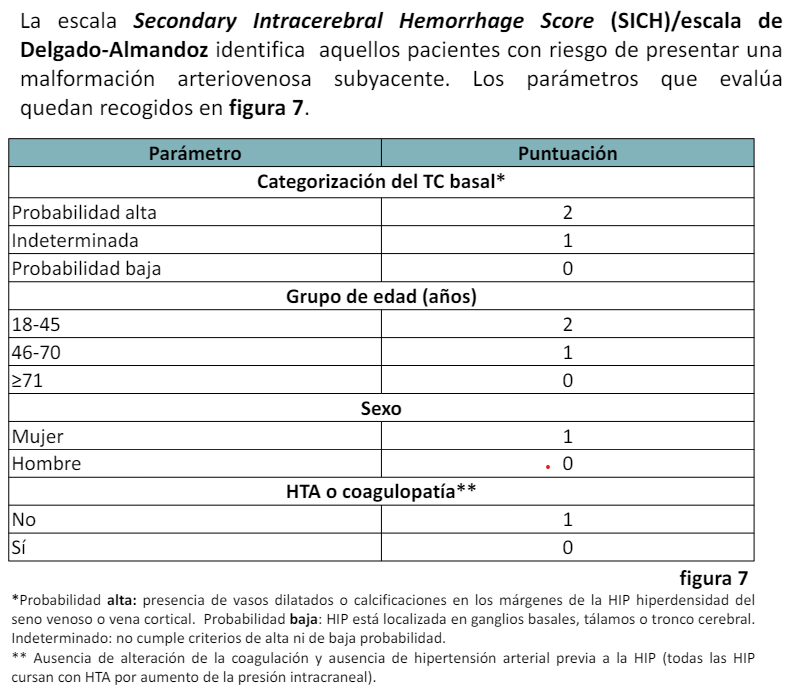
*********** ¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡¡En los casos que sea alto la probabilidad que sea de causa secundaria sera necesario hacer un ANGIO TC. EN LA MAYORÍA DE LOS CASOS A NO SER QUE SEA MAYOR, CON HTA O ANGIOPATÍA CONOCIDA Y CON HEMATOMA PROFUNDO TÍPICO, DEBEREMOS HACER ANGIO TC!!!!!!!!!!!!!!!!!!!!!!!!!!
Signos de mala evolución en la TC sin CIV de la hemorragia intraparenquimatosa en general:
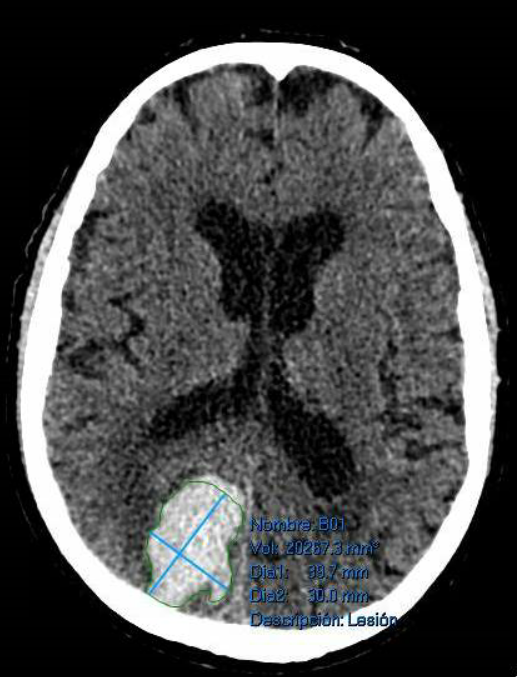
- Tamaño de la hemorragia: Se pueden utilizar herramientas propias del programa informático que se este utilizando para ello. Se debe proporcionar las dos medidas máximas medidas en plano axial con un ángulo entre ellas de 90 º.
- Localización: El hematoma en ganglios de la base se produce por afectación de perforantes. El hematoma lobar se produce por afectación de las perforantes de la sustancia blanca. El hematoma cerebeloso se produce por afectación de perforantes cerebelosas.
- Irregularidad de la lesión.
- Signos que hacen referencia a posibilidad de sangrado en diferentes tiempos de evolución. Básicamente hacen referencia a la heterogenicidad de densidad de la hemorragia en diferentes formas, como por ejemplo, el signo de la mezcla. Otro signo de mal pronóstico es el "signo del remolino". EN ESTOS CASOS SE PUEDE RECOMENDAR LA REALIZACIÓN DE UN ANGIO-TC (por ejemplo al visualizar el signo del remolino en un hematoma parenquimatoso).
* Las proyecciones digitiformes son muy específicas del hematoma lobar.
* Se debe sospechar que sea de causa hipertensiva si asocia HTA, leucoencefalopatía vascular crónica, hemorragia lacunar.
Principales hallazgos
¡¡Entremos en detalle sobre las diferentes hemorragias!!
- La Angiopatía amiloide (daño en arterias leptomeningeas y corticales) es la causa más frecuente de isctus hemorrágico cuando no se debe a causa hipertensiva. Es de afectación LOBAR y la detección mediante TC es muy complicado. Sin embargo, la RM permite mostrar más fácilmente las microhemorragias corticales.
TC: hemorragias en forma de proyecciones digitiformes son altamente específicas de esta etiología.Típicamente; LOBARES PERIFÉRICAS O CORTICALES!! pudiendo extenderse a espacio subdural y SUBARACNOIDEO (se podría dar el caso de confundir con una hemorragia subaracnoidea por rotura de aneurisma). Criterios de Edimburgo para su diagnóstico.
RM: Criterios Boston para su diagnóstico. Podemos encontrar tres hallazgos: Hemorragia lobar periférica, microsangrados periféricos, siderosis superficial cortical (subaracnoideas).
- La Hemorragia intracerebral hipertensiva es la causa de infarto más frecuente dentro de las causas hemorrágicas. Los vasos afectados, para que se produzca, son aquellas ramas penetrantes del polígono de Willis(lenticuloestriados), ramas de la arteria cerebral media o del sistema vertebrobasilar. Son estos mismos vasos los que se afectan en el ictus isquémico lacunar. Esto determina que la zona afectada normalmente sea tálamo, ganglios de la base, cápsula interna y protuberancia. La hipertensión mal controlada genera pequeños aneurismas llamados microaneurismas de Charcot-Bouchard en las arteria anteriormente descritas.
- La Hemorragia subaracnoidea Etiología: Rotura de venas subaracnoidedas, POR REDISTRIBUCIÓN DE UNA HEMORRAGIA INTRAVENTRICULAR O POR APERTURA DE UNA HEMORRAGIA CORTICAL AL ESPACIO SUBARACNOIDEO. Tiene su origen en traumatismos o rotura de aneurismas. Los traumatismos son su causa más frecuente. Cuando se deben a aneurismas, la localización más frecuente es en la unión de la comunicante anterior (la segunda en frecuencia sería en la comunicante posterior y la tercera sería bifurcación de la arteria cerebral media). Pueden desarrollar en el curso evolutivo vasoespasmo que causan importante morbilidad (resangrado por el contrario es la principal causa de mortalidad). DESTACAR QUE LA ROTURA DE ANEURISMAS TAMBIÉN PUEDE ASOCIAR HEMORRAGIA INTRAVENTRICULAR. La hemorragia subaracnoidea se puede dividir en 3 tipos según su distribución: La que afecta a cisternas supraselares fectando a cisura de Silvio y convexidades. Tipo más frecuente-perimesencefálica o de cisternas bajas. Suele ser de causa no aneurismática-Convexidades cerebrales.
- HSA no traumática ni aneurismática: En añosos son amiloides, en jóvenes con cefalea valorar síndrome de vasoconstrición reversible, trombosis sinusal, síndrome de encefalopatía posterior reversible.
- Distinguir la Hemorragia Subaracnoidea (HSA) de la pseudo-HSA por edema cerebral, en la cual la hipodensidad cerebral difusa contrasta con la falsa hiperdensidad de vasos y repliegues durales.
LOCALIZACIÓN:
- Una hemorragia en la porción anterior de la fisura interhemisférica sugiere un aneurisma de la arteria comunicante anterior.
- Una hemorragia en la cisterna supraselar sugiere un aneurisma de la arteria comunicante posterior.
- Una hemorragia a nivel de la cisura de Silvio sugiere un aneurisma de la arteria cerebral media.
- Una hemorragia a nivel perimesencefálico sugiere un aneurisma del territorio vertebro-basilar.
TIPOS DE HSA
1) HSA en cisternas centrales cisternas basales con extensión sobre todo supraselar y periférica difusa (convexidades adyacentes): ¡RECOMENDADO HACER ANGIO -TC SIEMPRE! Patrón característico de la ruptura de los ANEURISMAS saculares, generalmente en la proximidad al polígono de Willis. Si el patrón de la sangre es frontobasal, fisura interhemisférica o surcos d ela convexidad tener encuenta que se puede dar también en otros casos como MAV, fístulas, o es aneurismas de la comunicante anterior. Si predomina en cisura de Silvio orienta más a aneurisma de la arteria cerebral media o comunicante posterior.
2) HSA limitada a cisternas perimesencefálicas: Suele ser NO ANEURISMÁTICA. En menor frecuencia que las anteriores (10% de los casos). SU ORIGEN ES UN SANGRADO VENOSO, tienen un mejor pronóstico. SE LOCALIZAN ADYACENTE A CISTERNA AMBIENS Y PREPONTINA y sin extensión a convexidades. No osbtante, ¡HACER ANGIO -TC SIEMPRE!. Para que sea catalogada como tal debe cumplir una serie de criterios:
- Sangre de relativa poca cantidad distribuída prinicipalmente en cisterna interpeduncular, ambiens y prepontina
- Puede extenderse a cisternas basales y supraselares. Mínima cantidad de sangre en astas occipitales.
- No es este patrón si alcanza partes distales de fisura interhemisférica o surcos de Silvio o si hay componente intraparenquimatoso.
- El estudio angiográfico debe ser negativo.
3) HSA limitada a la convexidad: En menor frecuencia que las anteriores. Causas: Síndrome de la vasconstricción cerebral reversible, angiopatía amiloide (sobre todo si consulta por sospecha de ictus isquémico), sd de encefalopatía posterior reversible o la trombosis venosa cerebral. ORIGEN POR TANTO, AUNQUE NO SE CONOCE, SE PIENSA EN QUE ES VENOSO. ¡HACER ANGIO -TC SIEMPRE!
- ¡¡¡¡¡ CUIDADO !!!! Pseudohemorragia subaracnoidea: En la hipotensión intracraneal (por ejemplo, producido por un hematoma intraparenquimatosa de gran tamaño) se produce un colapso de las venas superrficiales corticales que provoca con congestión venosa asociadao a edema adyacente dando como resultado una FALSA APARIENCIA DE HEMORRAGIA SUBARACNOIDEA . Localización sobre todo en cisternas basales, tentorio y cisura de Silvio.
- ¡¡¡¡¡ CUIDADO !!!!: Redistribución de la HSA: En el control de una HSA previa se aprecia la aparición de focos de alta densidad redistribuídos por localizaciones anteriormente no vistas, asociado a reducción del foco hemático anteriormente descrito. Cuidado porque puede tratarse de una absorción del primer foco hemático y una redistribución de la sangre a otros espacios, en ocasiones distantes al origen.
- Clasificación de la gravedad de HSA de Fisher: 1: No se detecta sangre en la TAC craneal. 2.:Capas difusas o verticales (fisura interhemisférica, cisterna insular,cisterna ambiens) < 1 mm de grosor. 3. Coágulos localizado o/y capa vertical > 1mm de grosor. 4: Coágulo intracerebral o intraventricular con HSA difusa o sin ella.
ESTUDIO DE ANEURISMAS
En el estudio del origen de una HSA debemos tener cuidado en interpretar en el estudio AngioTC las dilataciones infundibulares VS verdaderos aneurismas. La dilatación infundibular es una dilatación proximal de la arteria dando lugar a una forma de embudo, y en muchas ocasiones no tiene transcedencia. El aneurisma por el contrario sucede en la pared lateral de la arteria. Otros aspectos a tener en cuenta:
- La HSA perimensecefálica de pequeña cantidad suele ser AngioTC negativa.
- En el estudio de los aneurismas, cuando estemos observando los diferentes segmentos de la carótida interna debemos tener en cuenta que los aneurismas que se origina por debajo de la banda dural serán extracraneales y por encima serán intracraneales. Para ello nos podemos fijar en la arteria oftálmica. Dicha arteria es intracraneal y los aneurismas por encima de ella originarán hemorragias subaracnoideas, inferior a ella, a una distancia no exacta se encuentra el límite de los aneurimas que pueden provocar hemorragias de este tipo.
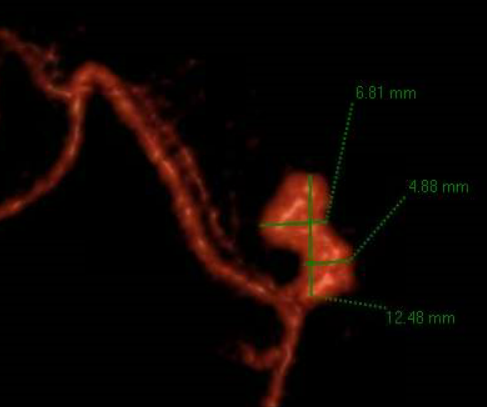
- Malformación arteriovenosa: arterias y venas dilatafas. Suelen ser anomalías congénitas. Por fenómenos de secuestro pueden deteriorar el desarrollo normal cerebral. A veces desarrollan aneurismas. Pueden tener calcificaciones curvilineas. Hay que ver arteria nutricia, nidus y vena dilatada. Puede producir hidrocefalia secundaria a hipertensión venosa por aumento del LCR.
Telanguect capilar: ptedileccion por el puente.no sangran, , zona de realce nodular.
Malform venosa o anomalia venosa del desarrollo: consiste en una red de venas medulares dilatadas que convergen radialmente en una vena de mayor calibre que drena en venas superfc y profundas. Variante anat??.
- La Infarto venoso: Puede asociar, además del importante edema... ¡¡hemorragias intraparenquimatosas!!.
- Sangrado por tumor: (datos que orientan) Edema desproporcionado (más del doble del tamaño del sangrado) + muy heterogéneo+ si le ponemos contraste iv realce nodular del sangrado+ sangrados repetitivos y no se osberva ribete completo de hemosiderina en la evolución. El control ante la sospecha es fundamental, aunque la RM es la elección. El hematoma serpenteante se relaciona más con infarto hemorrágico que con el tumor. Además el edema tiende a desaparecer.
- La hemorragia intraventricular traumática: La etiología subyacente es por rotura de los vasos ependimarios.
La hemorragia debida a conversión hemorrágica de un infarto isquémico.
- Otras causas: Malformaciones arteriovenosas y fístulas arteriovenosas durales, cavernomas....
--------------------------------------
De origen traumático
La escala de Glasgow valora la respuesta ocular (4 puntos), respuesta verbal (5 puntos), y respuesta motora (6 puntos). Siendo la lesión cerebral leve de 13 a 15 puntos, lesión cerebral moderada de 9 a 12 puntos, y lesión cerebral grave menor de 8 puntos.
Criterios de Nueva Orleans para la realización de TC: está indicada si el Glasgow es de quince y hay cefalea, vómitos, edad mayor de sesenta años, intoxicación, déficit de memoria a corto plazo, convulsiones, o traumatismo visible.
Hemorragia epidural (por daño en arteria meníngea media): Entre la tabla interna del cráneo y el periostio. Puede ser un hematoma epidural arterial o venoso, siendo este último mucho más raro y motivado por una fractura que afecta al seno venoso dural. A diferencia del arterial, el venoso puede extenderse por varios compartimentos intracraneales cruzando suturas. ASI QUE PODEMOS DECIR QUE EN GENERAL, NO CRUZA SUTURAS. Tiene morfología biconvexa.
*Un hematoma epidural va a desegar los senos venosos, por lo que aunque sea muy pequeño si vemos los senos venosos despegados por una coleccion pequeña eso es un epidural.
Hemorragia subdural (por daño en venas corticales): se encuentra entre la duramadre y la aracnoides. Por lo general, cruzan suturas, pero no las inserciones durales. En casos pequeños, se producen por daño en las arterias corticales. Asimismo, también se puede producir desgarro de la aracnoides, mezclándose la sangre aguda con el líquido cefalorraquídeo, lo que da una densidad intermedia.
El estudio de perfusión con RM demostraría un flujo cerebral disminuido, así como un aumento del flujo sanguíneo relativo de la corteza subyacente por daño hiperémico. En el hematoma subdural agudo se forman neomembranas en su interior y se organiza. En este caso, la RM es de mucha más utilidad, volviéndose hiperintensos a medida que pasa el tiempo y aumenta la metahemoglobina extracelular. La mayoría de los hematomas subdurales subagudos en estadio tardío son hiperintensos en T1 y T2; la hipointensidad lineal en T2 representa la membrana que encapsula el hematoma subdural. En las secuencias T2*, aparece el típico artefacto característico (blooming).
En las secuencias de difusión, tenemos el signo de la doble capa, donde la capa más interna es hipo-intensa y corresponde al margen adyacente en relación con el coágulo lisado y el líquido cefalorraquídeo. La superficie hiperintensa se correlaciona con el coágulo sólido. También podemos encontrar zonas de restricción de la difusión que pueden corresponder con zonas de resangrado.
En el hematoma subdural crónico no complicado, contiene líquido serosanguinolento con efecto de hematocrito; si se ha complicado, contiene además loculaciones con sangre vieja y nueva con niveles líquido-líquido en su interior, desarrollándose membranas con capilares frágiles que sangran con recurrencia. En los casos en los que no existe resangrado, dejan residualmente una capa de duramadre y aracnoides engrosadas. Tanto en la TC con contraste como en la RM con contraste veremos captaciones intensas de las membranas que rodean el hematoma estructural crónico de neocapilares frágiles.
La ventana idónea para el estudio de hematoma subdural es entre ciento 150 y 200 unidades Hounsfield.
HSA postraumática Ocurre entre la aracnoides y la piamadre. En la RM dado que la hemorragia aguda es iso-intensa con el parénquima cerebral, cuesta detectar la hemorragia subaracnoidea en las secuencias potenciadas en T1, donde se describen típicamente surcos sucios o cisternas perisilvianas borrosas. La sangre subaracnoidea aguda aparece como señal similar al líquido cefalorraquídeo en secuencias T2.
El mejor sitio para buscar una hemorragia subaracnoidea traumática sutil es en la cisterna interpeduncular, donde la sangre se acumula cuando el paciente está en decúbito supino.
Contusión postraumática: Lo normal es que sean más evidentes conforme pasa el tiempo. En la RM se aprecia mejor el edema subyacente, los focos de sangrado asociado (hipointenso), y las zonas de restricción de difusión demuestran zonas de muerte celular.
***Si se hace tensor de difusión, se aprecian las lesiones concomitantes de la sustancia blanca en traumatismos leves no vistos con otro tipo de secuencias. Cuesta distinguir las contusiones de la lesión axonal difusa. Las contusiones suceden más superficialmente a lo largo de las crestas de los giros. La laceración cerebral sucede cuando se rompe la piamadre, desgarrándose el cerebro subyacente.
- Dx diferencial de la hemorragia intraventricular con la CONTUSIÓN ENCEFÁLICA: Que se trata de una lesión más focal hiperdensa. Se origina habitualemente en las zonas de contacto del parénquima cerebral con las prominencias óseas (en el punto del golpe se denominan contusiones por golpe y en la región opuesta contusión por contragolpe). Pueden pasar desapercibidas en la primera TC postrauma. SE DIFERENCIA DE LA HEMORRAGIA INTRAPRENQUIMATOSA EN QUE ESTA ÚLTIMA TIENE UNA LOCALIZACIÓN MÁS PROFUNDA MIENTRAS QUE LA CONTUSIÓN SU COMPONENTE MAYOR ES CORTICAL Y ASOCIA EDEMA PERILESIONAL.
** A diferencia de las lesiones axonales su mayor componente es CORTICAL y suelen asociar mayor edema perilesional.
Lexión axonal difusa: Clínicamente, se asocia a pérdida de consciencia habitualmente. Se produce por estiramiento de los axones, alterando el transporte de iones y provocando muerte celular, y no por cizallamiento, ya que este último es extremadamente grave y resulta en desconexión axonal. Las localizaciones típicas son el cuerpo calloso, mesencéfalo, sustancia blanca subcortical preferentemente frontal y temporal, cápsula interna, siendo menos frecuente en los ganglios basales y el resto del tronco.
A veces cuesta distinguir la hemorragia en la lesión axonal difusa de cavernomas grado IV de la clasificación de Zambranski y de la angiopatía amiloide. La lesión vascular difusa es la forma más grave de lesión axonal difusa y se traduce clínicamente en un coma inmediato. En la TC sin contraste se aprecia un marcado edema cerebral sin visualizar apenas hemorragias asociadas, otras veces si se aprecia las zonas puntiformes hiperdensas de morfología semirredondeada distribuídos por los sectores anteriormente descritos. En la RM T2* se aprecia mucho más sangrado que en la lesión axonal difusa.
- Tener en cuenta que en pacientes politraumatizados la escasa posibilidad de valoración de la TC (mala evaluación del edema) para la lesión axonal difusa en el momento agudo salvo si existe componente hemorrágico.
Hematomas epicraneales: El cefalohematoma son colecciones subperiósticas que por lo general no provocan hipovolemia o hipotensión, son el equivalente extracraneal del hematoma epidural intracraneal, por lo que no cruzan líneas de sutura y por lo general son unilaterales. El hematoma subgaleal son colecciones subaponeuróticas que sí producen hipovolemia e hipotensión, donde la sangre se localiza por debajo de la galea (aponeurosis), y al localizarse fuera del periostio no está tan limitado por las suturas.
Fracturas craneales:: pueden ser fracturas craneales lineales, fracturas craneales deprimidas (suelen ser conminutas), fracturas craneales elevadas (suelen asociarse con fragmentos con hundimientos), fracturas craneales diastásicas (se extienden por las suturas aumentando su espacio, una sutura de más de 2 mm de grosor probablemente corresponde a una fractura diastásica).
Mención especial para la fracturas expansivas (también conocidas como quiste leptomeníngeo postraumático), que ocurren la mayoría de las veces en menores de tres años de edad. Inicialmente, la fractura es leve, pero se va ensanchando de manera paulatina. Posteriormente, la fractura aumenta de tamaño y el tejido cerebral y el líquido cefalorraquídeo se extienden por los márgenes óseos de la fractura a través de la duramadre. Algunos hallazgos que sugieren este tipo de fracturas son la deformidad ósea de la calota suprayacente, e incluso se puede intuir la colección de líquido cefalorraquídeo o parénquima cerebral que atraviesa el defecto.
La RM, en un contexto programado, permite revelar la diferencia entre el cerebro herniado y el cuero cabelludo contuso, revelando el desgarro de la duramadre.
--------------------------------------
Transformación hemorrágica de un ictus isquémico
Grados de transformación hemorrágica:
1) Petequial no confluente (TH1): petequias hemorrágicas en el interior del infarto sin efecto de masa.
2) Petequial confluente (TH2): petequias hemorrágicas con cierto efecto de masa.
3) Hematoma intraparenquimatoso que ocupa menos del 30% del área infartada (PH1) y ejerce mínimo efecto de masa.--------------------------------------
Malformaciones arteriovenosas (incluyendo la angiopatía proliferativa) y fístulas durales
Malformaciones arteriovenosa: Lo más frecuente una lesion sin parenquima entre medias. Por lo general no prodicen efecto masa significativo. Clasificacion de Spentzer. Con el contraste se verá tanto venas y arterias en estudio precoz. Informar si existen calcificaciones venosas y aneurismas arteriales intramalformativos así como si existe drenaje por una o por varias arterias.
- Angiopatia proliferativa (angiogenesis desorganizada por zonas de isquemia transitoria): Malformación arteriovenosa con parénquima interpuesto normal. Normalmente afecta a mas territorio cerebral, incluso afectando a un lóbulo entero. Las venas en una sola adquision no aparece. No suelen sangrar. Está siempre alimentado de varias arterias en vez de una dominante.
- Fistula arteriovenosa dural: Suelen ser adquiridas, y en la mayoría de los casos, idiopáticas. Si existe causa puede ser por: neovascularización inducida por un seno venoso dural previamente trombosado, traumatismos o craneotomía. Clasificacion de Cognard.
Otros aspectos interesantes
Necrosis laminar
Infarto cortical que ocasiona necrosis selectiva de neuronas, glia y vasos sanguíneos. Puede visualizarse entre los 3/5 días postinfarto. La imagen parece deberse principalmente a macrófagos cargados de lípidos.
Produce tipicamente aumento de señal en secuencias T1 SIN CONTRASTE y FLAIR descartandose mediante secuencia ECO GRADIENTE la naturaleza hemática.
Pseudo-HSA
La hipotensión intracraneal espontánea también puede producir pseudo-HSA en la TC sin contraste, cursando característicamente con un aumento de la atenuación del tentorio, de las cisternas basales y de las cisuras de Silvio.
-----------------------------------------
Estudio del vasoespasmo
- Necesario estudio ANGIOTC MULTIMODAL (Como un código ICTUS); Da lugar un estado de hiperpefusión con bajos nivel de TTP (Time To Peak=Tiempo al pico ) y TTM (más sensible) y volúmenes conservados. En casos avanzados puede dar lugar a lesiones isquémicas (con disminución del volumen sanguíneo cerebral).
- Contorno irregular y filiforme de los vasos. Pueden observarse estenosis arteriales dispersas bilaterales, que se alternan con dilataciones en ramas de segundo y tercer orden, siendo estas últimas más frecuentes.
--------------------------------------
Hemorragia de Duret:
Hemorragia secundaria del mesencéfalo como consecuencia de una herniación transtentorial descendente que comprime el tronco y las arterias perforantes. Es un signo de mal pronóstico
--------------------------------------
Hemorragia remota cerebelosa:
Suele ser secundario a craneotomía supratentorial, cirugía de columna o pución lumbar. Se ha postulado que la hipovolemia del LCR posquirúrgica causa flacidez cerebelosa y oclusión de las venas penetrantes superiores y, por lo tanto, infarto hemorrágico. El hallazgo radiológico más frecuente es la acumulación de sangre sobre las hojas superiores, llamada signo de la cebra.
Peculariedades del paciente
- Se debe realizar una TC de control en las primeras 72h después de haber presentado una hemorragia subaracnoidea.
- Descartar el síndrome de encefalopatía posterior reversible (visible como edema sobre todo en fosa posterior) en pacientes con hemorraiga subaracnoidea cortical.
----------------------
Siderosis: Consecuencia de hemorragias crónicas recurrentes. Afecta a pares craneales. Depósitos leptomeníngeos.
----------------------
Las colecciones epidurales respetan suturas pero se puede introducir por linea media. Las subdurales no respetan suturas pero no sobrepasan la línea media.